کنترل عفونت زخم دیابتی
در بین پزشکان اتفاق نظر کلی وجود دارد که بیماران دیابتی در معرض خطر بیشتری برای ابتلا به عفونت هستند. این آسیب پذیری خاص به اختلال در عملکرد لکوسیت ها مرتبط با بیماری های عروقی, کنترل ضعیف قند و تغییر پاسخ میزبان نسبت داده شده است.
پس از بروز عفونت، درمان آن دشوار است زیرا دوره بالینی عفونت بیشتر و شدیدتر است و تهدید بیشتری برای وضعیت گلیسمی بیمار است (لویی و همکاران, 1993؛ بکرت و همکاران، 2006).
با پیشرفت دانش بشری در تولید تکنولوژی های جدید در مقابله با عفونت ها و میکرواورگانیسم ها امروزه مقابله با عفونت و پیشگیری از گسترش آن امر پیچیده ای نیست
طبق مطالعات چندین عامل قطعی وجود دارد که بیماران دیابتی را در معرض قطع عضو اندام های تحتانی قرار میدهد, که مهم ترین آنها نوروپاتی (از بین رفتن حس های محیطی) عفونت زخم بیماری های عروقی و عدم خون رسانی کافی است (آرمسترانگ و همکاران، 1998).
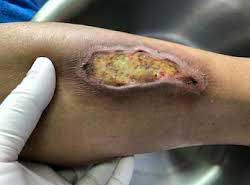
ایجاد زخم یک عارضه جدی برای افراد دیابتی است
برای بیماران دیابتی عوامل متعددی در ارتباط با دیابت می توانند در بهبود زخم اختلال ایجاد کنند، از جمله هیپوکسی زخم (کاهش پرفیوژن یا خون رسانی بافتی), عفونت, کمبودهای تغذیه ای و خود بیماری دیابت.
تغییرات قند خون و هیپوکسی ناشی از گردش خون پایین ممکن است توانایی گلبول های سفید خون را در تخریب باکتری ها و قارچ های بیماری زا مختل کند و خطر عفونت را افزایش دهد.
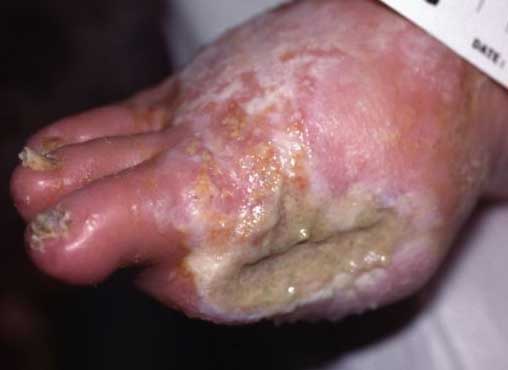
مدیریت درمان زخم و جلوگیری از گسترش عفونت برای بیماران مبتلا به زخم یک امر حیاتی و کلیدی است بلکه از پیشرفت زخم به یک وضعیت مزمن پیشگیری میکند, متاسفانه بسیاری از زخم ها که در ابندا عفونی میشوند ممکن است بر اثر همین عامل به زخم های مزمن مقاوم به درمان تبدیل شوند, تقریباً 6.7 میلیون بیمار فقط در ایالات متحده تحت تأثیر زخم های مزمن قرار دارند و میتوان ارتباط معنا داری بین بهبودی و وجود عفونت در زخم پیدا کرد.
همانطور که گفته می شود, برآورد هزینه های درمان بیش از 50 میلیارد دلار در سال است, وقتی هزینه های مراقبت های بهداشتی و درمانی را در ایران بررسی می کنیم, متوجه می شویم که در حال حاضر 20٪ کل هزینه های مراقبت های بهداشتی را همین بیماران تشکیل میدهند.
همانطور که جمعیت افراد سالمند در ایران در حال افزایش است, بروز بیماری های مزمن مانند دیابت و بیماری عروق محیطی نیز افزایش می یابد و این سبب میشود تا مراقبت های درمانی در ارتباط با این بیماری ها افزایش یابد, به عنوان مثال :
اداره سرشماری ایران تخمین می زند که طی 20 سال آینده گروه سنی 65 سال و بالاتر؛ 21 درصد از جمعیت را تشکیل خواهند داد, این موضوع با بروز بیماری عروق محیطی کاملا مرتبط است و تقریباً 8 میلیون یا 12 تا 20 درصد افراد 65 سال به بالا را درگیر می کند.
این موارد شامل افرادی نمی شود که از نارسایی وریدی یا صدمات ناشی از ضربه آسیب دیده اند, شیوع این شرایط و سایر بیماری ها نه تنها خطر ایجاد انواع زخم ها را افزایش می دهد, بلکه با خطر ابتلا به عفونت احتمال مزمن شدن این زخم ها نیز بالا میرود
هدف امروزه ما بحث در مورد عوامل خطر زا است که باعث مزمن شدن زخم ها و راهکارهای پیشگیری از عفونت می شوند.
عفونت
همانطور که شراط جسمانی بیمار را به طور کلی بررسی می کنیم، شرایط پزشکی و بیماری های رایج ممکن است بر ترمیم و بسته شدن زخم تأثیر بگذارد, به عنوان مثال :
افراد مبتلا به دیابت غالباً زخم هایی با روند بهبودی و ترمیم کند دارند, این عدم کنترل قند خون است که می تواند منجر به نوروپاتی و عدم وجود حس های محیطی شود، که به نوبه خود می تواند باعث عدم توجه به فرو رفتن اجسام خارجی در پا و در نتیجه ایجاد زخم میشود, بیماری عروق محیطی و بیماری عروق کرونر می تواند سبب کاهش جریان خون شود و نیز منجر به زخم و جراحت در آن ناحیه شود, ماهیت سلولهای بدخیم و عملکرد آنها ممکن است برپیشرفت زخم ها در مراحل طبیعی ترمیم زخم تأثیر بگذارد.
بررسی عواملی که باعث کند شدن روند بهبودی زخم میشوند
حال بیایید برخی از بیماری های رایج را بررسی کنیم که ممکن است مانع بهبودی شوند و توانایی بدن در مبارزه با باکتری ها را تحت تأثیر قرار دهند, در دیابت ملیتوس اثرات هایپرگلیسمی یا سطح قند خون کنترل نشده عملکرد گلبول های سفید خون را تغییر داده و خطر ابتلا به عفونت را افزایش می دهد. دیابت همچنین بر چندین سیستم بدن دیگر تأثیر می گذارد که همگی در ترمیم زخم نقش دارند.
یک مثال نوروپاتی است که در پاسخ به تأثیر دیابت بر سیستم عصبی و تخریب آنها ایجاد می شود, از دست دادن حس های محافظتی مرتبط با نوروپاتی توانایی فرد در احساس تغییرات در اندام و زخم را مختل می کند و همچنین منجر به جراحات بیشتر می شود, تصور کنید که پاهای بیمار هیچگونه حس محیطی ندارد بنابراین فرو رفتن اجسام تیز در پا یا فشار نامناسب روی آن را حس نمی کند و این مسئله احتمال ابتلا به زخم و عفونت را بالا میبرد.
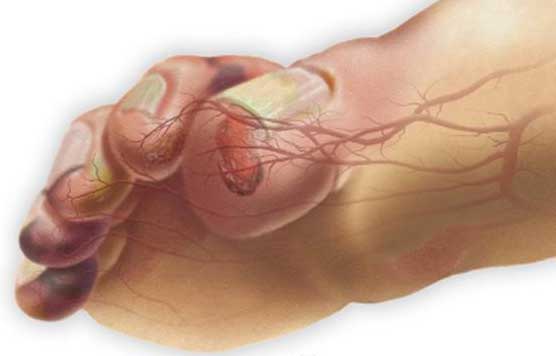
ضعف سیستم ایمنی بر توانایی بدن برای ادامه مرحله التهابی طبیعی ترمیم زخم تأثیر می گذارد, التهاب دفاع خودی بدن از طریق گلبول های سفید خون است ضعف سیستم ایمنی نه تنها التهاب، بلکه مراحل دیگر ترمیم زخم را نیز تحت تأثیر قرار می دهد.
بیماری عروق محیطی، بیماری قلبی ریوی و اختلال انتقال اکسیژن می تواند مانع بهبودی زخم شود. از آنجا که خونرسانی مناسب برای انتقال اکسیژن و مواد مغذی به بافت ها ضروری است در نتیجه ترمیم زخم تحت تاثیر قرار می گیرد.
اختلالات حمل و نقل قلبی ریوی و اکسیژن بهبود زخم را مختل می کند زیرا باعث اکسیژن رسانی به بافت و همچنین کاهش سطح دی اکسید کربن می شود, در صورت اختلالات تنفسی, بیماری انسدادی مزمن ریوی می تواند بر انتقال اکسیژن تأثیر بگذارد, این وضعیت منجر به تغییر میزان جریان اکسیژن و دی اکسید کربن می شود.
اختلالات ذهنی
اختلالات ذهنی می تواند در توانایی بیمار در پیگیری برنامه مراقبتی نقش داشته باشد, براساس درجه زوال عقل, بیماران ممکن است نتوانند از خود مراقبت کنند, اگر دستورالعمل های مراقبت از زخم قابل درک نباشد, خطر عفونت نیز افزایش می یابد, زیرا احتمال ضعف در ارائه مراقبت از زخم وجود دارد, برای افرادی که با بدخیمی سر و کار دارند، گاهی اوقات این درمان عوارض جانبی خاص خود را دارد که می تواند چندین ارگان بدن را تحت تأثیر قرار دهد.
نکته ای که باید به یاد داشته باشید این است که وضعیت سلامتی و بیماری یک بیمار نه تنها می تواند بر بهبودی تأثیر بگذارد، بلکه خطر ابتلا به عفونت را نیز افزایش می دهد.
راهکارهای پیشگیری از عفونت در زخم های حاد و مزمن
با اصول آماده سازی بستر زخم آغاز می شود, شستشوی مناسب زخم, روش های دبریدمان, انتخاب مداخلات غیر تهاجمی و تهاجمی
دبریدمان و تمیز کردن بستر زخم از نکات کلیدی در درمان زخم است
وقتی بافت های مرده و مواد خارجی در بستر زخم وجود داشته باشد, حتی با وجود کمترین میکروارگانیسم ها بازهم عفونت بوجود می آید, حذف این میکروارگانیسم ها و بافت های مرده و عامل ایجاد نکروز بافتی سبب بهبود مکانیسم های دفاعی بدن می شود.
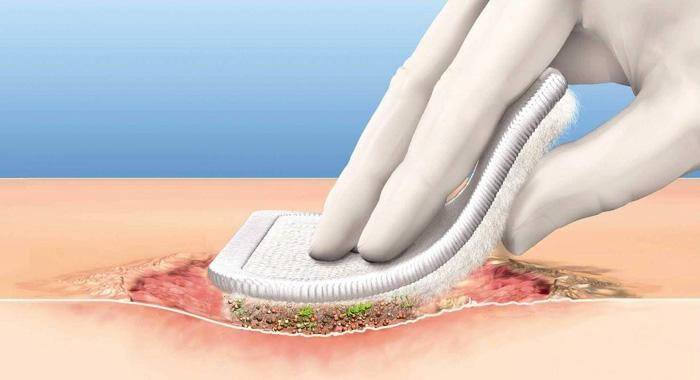
شستشو بستر زخم از میکروارگانیسم ها و تمیز کردن آن از بافت های مرده با محلول های نمکی و سایر محلول های شستشو دهنده می تواند خطر بروز عفونت و گسترش آن در زخم به8 طور قابل توجهی کاهش یابد. برخی از محلول های شستشو زخم سورفاکتانت های ملایمی را برای کمک به کاهش سطح اصطکاک بقایای بستر زخم و بیوفیلم جهت راحت تر برداشتن آن دارند.

اگر از پاک کننده های ضد میکروبی زخم استفاده می شود، اجزای سازنده باید درغلظت و انحلال پذیری باشند که برای فعالیت فیبروبلاست سمی نباشند.
اگر فیبروبلاست ها نتوانند به درستی عمل کنند بافت گرانوله نمی تواند تشکیل شود و بنابراین از بسته شدن زخم ممانعت یا جلوگیری به عمل می آید.
برخی از متداول ترین مواد پاک کننده که تأثیر منفی بر فعالیت فیبروبلاست دارند شامل :
- الکل
- پویدون ید
- کلرهگزیدین
- اسید استیک
- پراکسید هیدروژن
- هیپوکلریت سدیم


دبریدمان همچنین بخشی حیاتی از استراتژی آماده سازی بستر زخم است, هر نوع بافت نکروزه مانند اسلاف, اسکار و بافت نکروزه باید از بین برود و سلولهای مرده یا نامعلوم (که دیده نمی شوند) نیز ممکن است در پروتکل دبریدمان قرار گیرند.
هرگونه ماده خارجی که مانع بهبودی می شود؛ مانند :
- سموم
- میکروب ها
- بیوفیلم ها
- باکتری ها
- مخمرها یا ویروس ها
- موی سر یا موی حیوانات
- مواد بخیه یا هر نوع بقایای دیگر باید خارج شود.
دبریدمان انواع مختلفی دارد, از جمله
- آنزیمی
- اتولیتیک
- بیولوژیکی
- دبریدمان تیز محافظه کارانه
- دبریدمان تیز جراحی ( شارپ, Sharp )
- دبریدمان مکانیکی ( خشک و مرطوب )
روش انتخاب شده به شرایط خاص بیمار, محیط بالینی و در دسترس بودن نیروهای آموزش دیده و مجاز برای انجام آن بستگی دارد, قبل از شروع هر گونه مراقبت از زخم, تمام پوست و زخم ها باید ارزیابی شوند, اگر مشخص شود که آنها از پرفیوژن ضعیف برخوردار هستند, ممکن است مراجعه به ارزیابی و درمان جراحی و یا پزشکی نشان داده شود؛ برای مثال :
برای Eschar خشک پایدار یک پانسمان بیولوژیکی در نظر گرفته می شود و موثرترین مانع در برابر باکتری برای اکثر بیماران است.
چگونگی انتخاب پانسمان مناسب برای کنترل عفونت زخم
به محض زخم شدن بدن چندین قالب پانسمان می تواند به مهار تکثیر میکروبی, جلوگیری از عفونت یا درمان عفونت موضعی کمک کند, ید کادکسومر رطوبت را جذب می کند و با این کار ید به صورت کنترل شده آزاد می شود و از رشد باکتری جلوگیری می کند؛
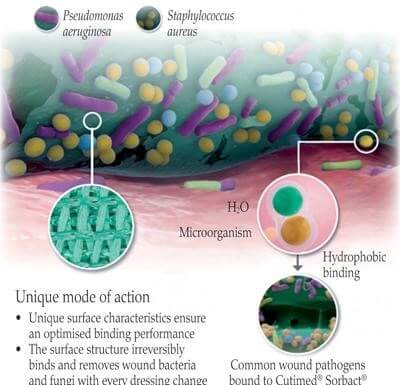
نقره نانوکریستالی نوعی ماده آماده ساز نقره با آهسته رهش است که دارای فعالیت ضد میکروبی با طیف گسترده ای است و می تواند با مواد پانسمان مانند کف, هیدروژل, آلژینات, کلاژن و فیلم ترکیب شود, فناوری های جدیدی در حال توسعه هستند که به کاهش خطر ابتلا و درمان عفونت کمک می کنند, اما به دلیل افزایش مقاومت ضد میکروبی, نباید از این عوامل برای مدت زمان طولانی استفاده شود, فن آوری های جایگزین مانند پانسمان های مبتنی بر دی کلیل کارباموئیل کلراید ( DACC ) با اتصال فیزیکی باکتری ها در مقابل از بین بردن باکتری ها کار می کنند. پانسمان بطور برگشت ناپذیری باکتریها را در سطح زخم متصل می کند ، و با تغییر پانسمان این باکتری ها برداشته می شوند.
وقتی بار باکتری به میزان قابل قبولی کاهش یافت, باید پانسمان های فاقد خواص ضد میکروبی استفاده شود.
تشخیص عفونت
درصورتی که عفونت سیستمیک شناسایی شده و سطح میکروبی بالاتر از حد قابل کنترل با مداخلات موضعی زخم باشد, باید مداخلات ضد میکروبی سیستمیک انجام شود.
این خصوصاً درمواردی ضروری است که
- تب
- عفونت بافت های عمیق را درگیر کند
- سلولیت که حداقل 1 سانتی متر از حاشیه زخم گسترش یافته باشد
- عفونت سیستمیک که ممکن است منجبر به سپتی سمی (عفونت خون ) شود.