ریتم فرار جانکشنال Junctional escape rhythm:
ریتم جانکشنال:
سرعت : در حدود 40 – 60 ضربان در دقیقه
ریتم : منظم
امواج P : قبل یا بعد از( QRSP معکوس و متفاوت با P سینوسی)
گاهی ادغام در کمپلکس QRS و عدم مشاهده موج P
فاصله P R : معمولاا کمتر از حد طبیعی ( 0/12 ثانیه ) یا نامشخص
کمپلکس QRS : طبیعی
موج T : طبیعی
فاصله QT : طبیعی
علل ریتم جانکشنال:
اختلال در عملکرد گره SA
افزایش خودکاری جانکشن به علت:
- سندرم سینوس بیمار
- مسمومیت با دیژیتال
- انفارکتوس حاد دیواره تحتانی
- رماتیسم قلبی
- تحریک عصب واگ
علایم بالینی ریتم جانکشنال:
- تعداد ضربان قلب BPM 60 – 40
- ممکن است بیمار فاقد علامت باشد
- HR<60 BPM »» کاهش احتمالی در برون ده قلبی »» بروز هیپوتانسیون و سنکوپ و تاری دید
تدابیر درمانی و مراقبت در ریتم فرار جانکشنال:
- اصلاح عوامل زمینه ای
- آتروپین جهت افزایش تعداد ضربان قلب ( PRN )
- استفاده از پیس میکر موقتی یا دائمی
- کنترل سطح سرمی گلیکوزیدهای قلبی و الکترولیت ها
- کنترل بیمار از نظر علائم کاهش برون ده قلبی
انقباض زودرس جانکشنال PJC : Premature Junctional complex
این ضربان نابجا زمانی ایجاد می شود که کانونی جانکشنال اقدام به صدور ایمپالس زودرس قبل از گره SA نماید.
- ریت : تعداد ضربانات دهلیزی و بطنی در محدوده طبیعی
- ریتم : نا منظم
- امواج P : معمولا موج P منفی ، قبل یا بعد از QRS
- گاهی قرار گیری بر روی موج T قبلی و ادغام با آن
- فاصله P R : معمولاا کوتاه تر از حد طبیعی
- کمپلکس QRS : طبیعی
- موج T : طبیعی ، در صورت ادغام با موج P ، غیر طبیعی
- فاصله QT : طبیعی
علایم بالینی PJC:
- غالبا ا فاقد علامت
- احتمال بروز طپش قلب
- بروز مکرر PJC ممکنست منجر به افت برون ده قلبی شود.
تدابیر درمانی و مراقبتی در PJC:
- بیماران فاقد علامت غالبا عدم نیاز به درمان
- درمان علل زمینه ساز
در صورت شک به مسمومیت با دیژیتال:
- قطع دارو
- کنترل سطح سرمی دیژیتال
- کنترل اختلالات همودینامیک
دیس ریتمی های بطنی:
- انقباض زودرس بطنی
- PVC :Premature Ventricular Complex
- تاکیکاردی بطنی حمله ای
- PVT :Paroxysmal Ventricular Tachycardia
- فلوتر بطنی
- Ventricular Flutter
- فیبریلاسیون بطنی
- VF : Ventricular Fibrillation
PVC ( انقباض زودرس بطنی) Premature ventricular complex:
یک کانون نابجای بطنی است که بطور خودکار شروع به تولید ایمپالس می کند
در حضور بیماری زمینه ای قلبی ، PVC بروز می تواند نشانه ای قریب الوقوع از دیس ریتمی بطنی مرگ آفرین باشد.
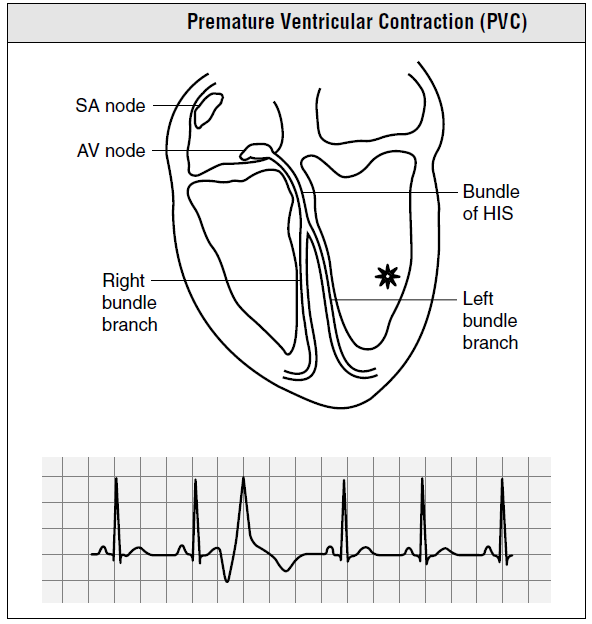
ریت : تعداد ضربانات دهلیزی و بطنی در محدوده طبیعی
ریتم : نامنظم ، ریتم زمینه ای منظم
امواج P : معمولاا فاقد موج P
فاصله P R : وجود ندارد ولی در ریتم زمینه ای طبیعی است
کمپلکس QRS : غیرطبیعی ، کمپلکس QRS زودرس ، بدشکل ، پهن با مدت زمان
بیشتر از 0.12 ثانیه
موج T : غیرطبیعی ،معمولا ا غیر هم جهت با T طبیعی
فاصله QT : غیرطیبعی
سایر موارد :فاز جبرانی Compensatory pause و فاصله PVC از ضربه سینوسی قبلی همواره ثابت است (Fix coupling )
عوامل زمینه ساز PVC:
- افزایش تحریک پذیری بافت عضلانی بطنی
- اختلالات الکترولیتی(هیپوکالمی ، هیپومنیزیمی)
- اسیدوز متابولیک
- هیپوکسی
- ایسکمی میوکارد
- مسمومیت دارویی
- هیپرتروفی بطنی
- افزایش تحریک سمپاتیک
- میوکاردیت
اهمیت PVC:
- زمینه ساز دیسریتمی های خطرناک(VT-VF )
- PVC احتمال کاهش برون ده قلبی »» مکرر و مداوم
انواع PVC:
اگر PVC در زمان رپلاریزاسیون ضربان قبلی (زمان تشکیل موج T )
ایجاد گردد، ممکنست موجب دیس ریتمی های خطرناک بطنی ( تاکیکاردی و فیبریلاسیون بطنی شود.) پیدایش چنین حالتی ، پدیده R روی T
( R on T phenomenon ) نامیده می شود.
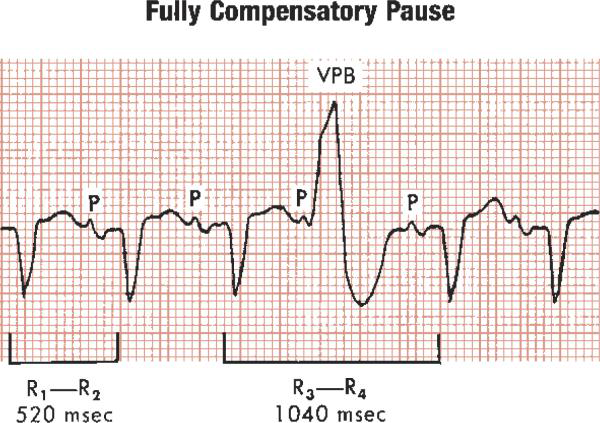
موارد درمان PVC:
- PVC >6 / min
- مولتی فوکال
- Run &Couple
- R on T
درمان PVC:
- لیدوکائین ( داروی انتخابی )
دوز حمله ای : 1mg/Kg
تکرار : 0.5 mg/Kg تا حداکثر 3mg/Kg
دوز نگهدارنده : انفوزیون 1-4 mg/min - تجویز سایر داروها :
پروکائین آمید( 100mg / 3-5 min )
آمیودارون ( 3-5 mg / Kg )
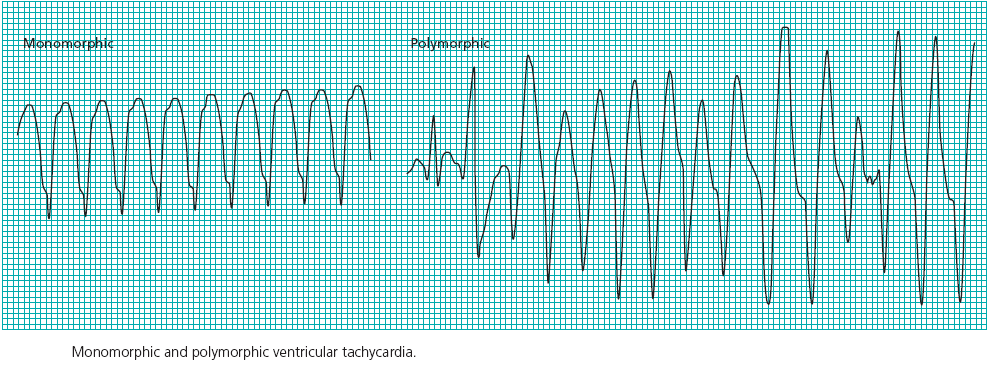
تاکیکاردی بطنی حمله ای PVT:ParoxismalVentricular Tachycardi
حداقل سه PVC متوالی با سرعتی بیش از 150 BPM
سرعت : 150-250 BPM
علل : افزایش اتوماتیسیتی پدیده ورود مجدد در سیستم پورکنژ
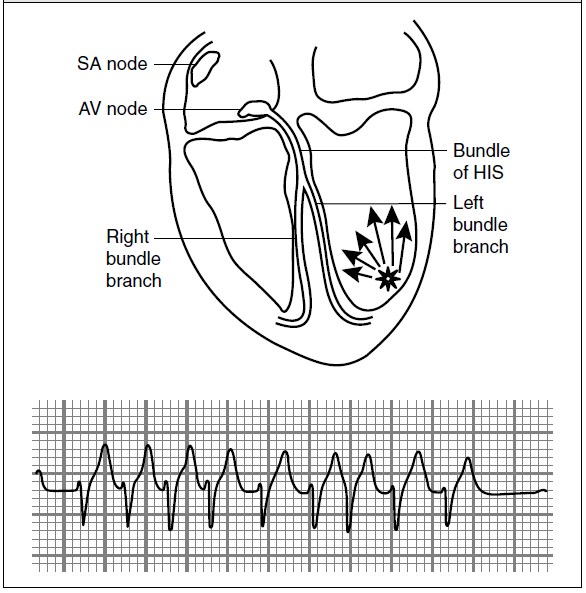
تاکیکاردی بطنی حمله ای PVT:ParoxismalVentricular Tachycardia
ریت : دهلیزی نامشخص ، سرعت بطنی سریع ( BPM250 – 150 )
ریتم : ریتم بطنی ، معمولا منظم
امواج P : . معمولا وجود ندارد ، ممکنست در QRS پنهان باشد
فاصله P R : غیر قابل تشخیص
کمپلکس QRS : غیرطبیعی ، معمولا پهن و بد شکل
موج T : جهت مخالف کمپلکس QRS است
فاصله QT : غیرقابل اندازه گیری
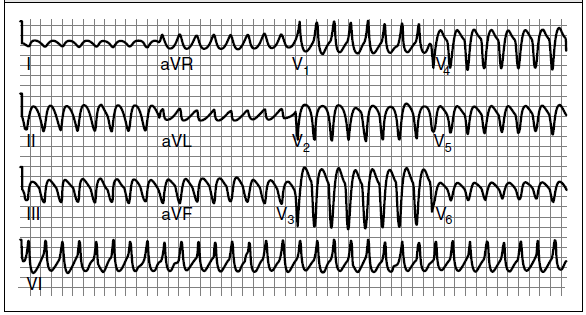
عوامل ایجاد کننده تاکیکاردی بطنی:
ایسکمی میوکارد
- بیماری دریچه ای قلب
- انفارکتوس میوکارد
- بیماری شرائین کرونری
- نارسایی قلب
- کاردیومیوپاتی
- اختلالات الکترولیتی(هیپوکالمی)
- مسمومیت دارویی :دیژیتال ، پروکائین آمید ، کینیدین …
طبقه بندی تاکیکاردی بطنی:
(NON SUSTAINED) غیر قابل تحمل
- همراه با اختلالات شدید همودینامیکی
- بروز در زمان کوتاه و حمله ای )در کمتر از 30 ثانیه
- احتمال تبدیل به VF یا آسیستول
(SUSTAINED ) قابل تحمل
- پایدار و باثبات از نظر وضعیت همودینامیکی
Torsadesde point
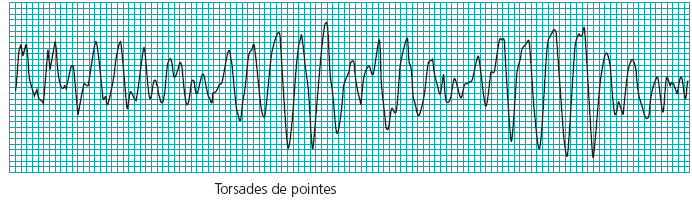
علل Torsadesde poin:
دارویی (طولانی کننده QT )
- آنتی آریتمی ها : دیزوپیرامید ، کنیدین ، پروکائین آمید
- آمیودارون ، بریتیلیوم ، سوداترول
اختلالات الکترولیتی
- هیپومنیزمی ، هیپوکالمی
سایر علل
- بیماری های ایسکمیک قلبی ، میکزودم
- برادیکاردی بعلت SSS یا CHB
- خونریزی تحت عنکبوتیه(SAH)
فلاتر بطنی Flutter ventricula:
بروز غالباا در بیماری های پیش رفته میوکارد (اکثرا بدنبال ) VT – تعداد ضربانات قلب 250 – 350 در دقیقه
امواج زیگزاک شکل ( دندانه اره ای)
تدابیر درمانی و مراقبتی شبیه فیبریلاسیون بطنی
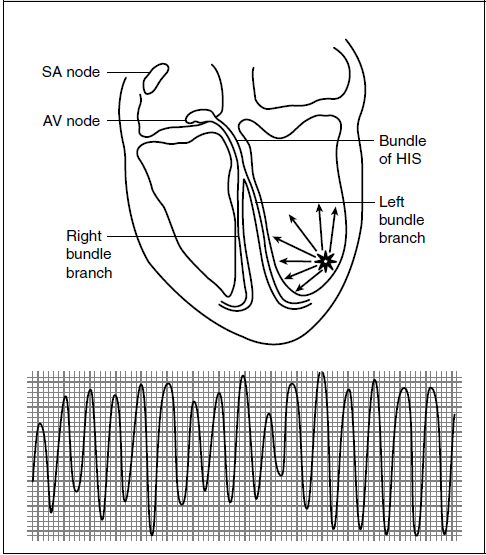
فیبریلاسیون بطنی:
فعالیت الکتریکی همزمان کانون های بیشمار بطنی
عضله قلب به جای انقباض موثر دچار حرکات لرزشی افت برون ده قلبی
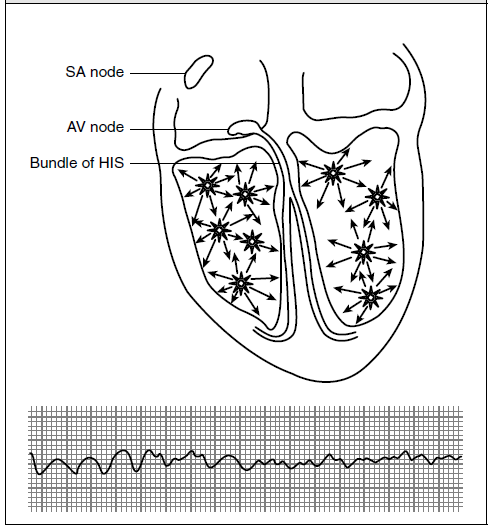
طبقه بندی فیبریلاسیون بطنی :
- 1 – خشن ( Coarse )
- 2 – نرم ( Fine )
علل فیبریلاسیون بطنی:
- ایسکمی میوکارد ، بیماری زمینه ای قلبی
- عدم تعادل اسید وباز
- شوک الکتریکی ( برق گرفتگی )
- هیپوترمی شدید (زیر 28 درجه)
- اختلالات شدید الکترولیتی (هیپوکالمی ، هیپرکالمی ، هیپرکلسمی)
درمان فیبریلاسیون بطنی:
- CPR ( شروع با ماساژ به نسبت 2 : 30 ) تا دسترسی ب دفیبریلاتور
- شوک دفیبریلاتور در VF یا VT بدون نبض
- CPR بودت 2 دقیق متعاقب دفیبریلاسیوى (شروع با هاساژ ) و متعاقبا کنترل ریتم و در صورت لزوم دفیبریلاسیوى مجدد
- برقراری یک خط وریدی مناسب
- تجویز آمیو دارون ( 150 – 300 هیلی گرم رقیق شد در 30 -20 هیلی لیتر دکستروز 5%)
- لیدو کائیین (1.5mg/Kg )
- سولفات منیزیوم (2gr-4ml/mgSO450%)
