زخم پای دیابتی
برای یک فرد معمولی، بریدگی یا خراشیدن پا ممکن است بسیار نگران کننده نباشد این در حالی است که برای افراد مبتلا به دیابت، این زخم ها می توانند بسیار خطرناک باشند. طبق مطالعه سال 2016 یک سوم هزینه های درمان دیابت نوع 2 مربوط به زخم های پای دیابتی غیر قابل بهبود است که دلیل اصلی قطع عضو می باشد
اکثر مردم متوجه نیستند که اگر کسی به دلیل زخم غیر قابل بهبودی دچار قطع عضوی اساسی شود، در سه سال فقط 50٪ شانس زنده ماندن دارند که در واقع نسبت به انواع سرطان ها بسیار خطرناک تر می باشد.
علت بروز زخم پای دیابتی
دیابت با چند مکانیسم موجب ایجاد زخم پای دیابتی می شود، معمولا علت اصلی ایجاد زخم فقدان حس درد در زمینه نوروپاتی است، همچنین به دلیل مشکلات قند خون بالا در افراد دیابتی سطح پوست پا با خشکی و شکنندگی همراه است و به همین دلیل استعداد ترک برداشتن پوست افزایش می یابد، از طرف دیگر به دلیل اختلال سیستم ایمنی بدن ساز و کار مقابله با میکروب ها در افراد دیابتی اختلال دارد و زخم این افراد در معرض عفونی شدن قرار دارد و به دلیل درگیری عروق خون رسانی به بافت های آسیب دیده مختل شده و همین امر ترمیم بافت را با اختلال مواجهه خواهد ساخت.
به طور کلی همه افراد دارای دیابت می توانند دچار زخم و درد پا شوند اما مراقبت کردن از پاها می تواند به جلوگیری از بروز آنها کمک کند؛ درمان زخم پای دیابتی و درد ناشی از آن بسته به نوع زخم متفاوت است، بنابراین تشخیص صحیح و درمان زخم پای دیابتی فقط توسط پزشک امکان پذیر است.
مکانیسم ایجاد زخم پای دیابتی
- دیابت با تاثیر بر سلول های ایمنی و تضعیف آنها سبب کاهش روند بهبودی زخم ها می شود.
- افزایش قند خون سبب تخریب دیواره داخلی (اندوتلیال) عروق و تخریب آنها می شود و ایین خود سبب کاهش خونرسانی به موضع زخم می شود.
نوروپانی چگونه باعث بوجود آمدن زخم پای دیابتی میشود
- نوروپاتی پوست پا را خشک و شکننده میکند و ممکن است سبب ایجاد ترک های پوستی شود که می توانند منجر به ایجاد زخم شوند.
- از آنجایی که این بیماران دچار نوروپاتی هستند معمولا فرورفتن اجسام تیز در اندام های تحتانی را حس نمی کنند و سبب ایجاد زخم های جدید می شود.
اهمیت زخم پای دیابتی
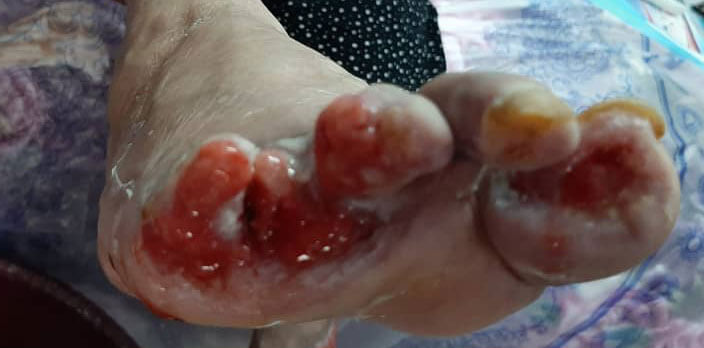
برای افرادی که دیابت دارند، زخم ها با سرعت کمتری بهبود می یابند و مستعد ابتلا به عفونت هستند؛ زخم های جزئی، بریدگی ها و سوختگی ها بخشی ناگوار اما اجتناب ناپذیر از زندگی است با این حال، برای افراد مبتلا به دیابت، این آسیب ها می تواند منجر به مسائل جدی سلامتی شود.
بسیاری از افراد دیابتی دچار زخم هایی می شوند که دیر بهبود می یابند، خوب ترمیم نمی شوند و یا هرگز بهبود نمی یابند گاهی ممکن است عفونت ایجاد شود؛ یک عفونت می تواند به بافت و استخوان نزدیک به زخم یا مناطق دورتر بدن منتقل شود، در برخی موارد و بدون مراقبت های اضطراری عفونت می تواند زندگی را تهدید کند یا حتی کشنده باشد، حتی وقتی عفونت در زخم ایجاد نشود، بهبودی آهسته می تواند بر سلامتی و کیفیت زندگی فرد تأثیر منفی بگذارد، بریدگی یا آسیب دیدگی روی پا میتواند راه رفتن را دشوار کند.
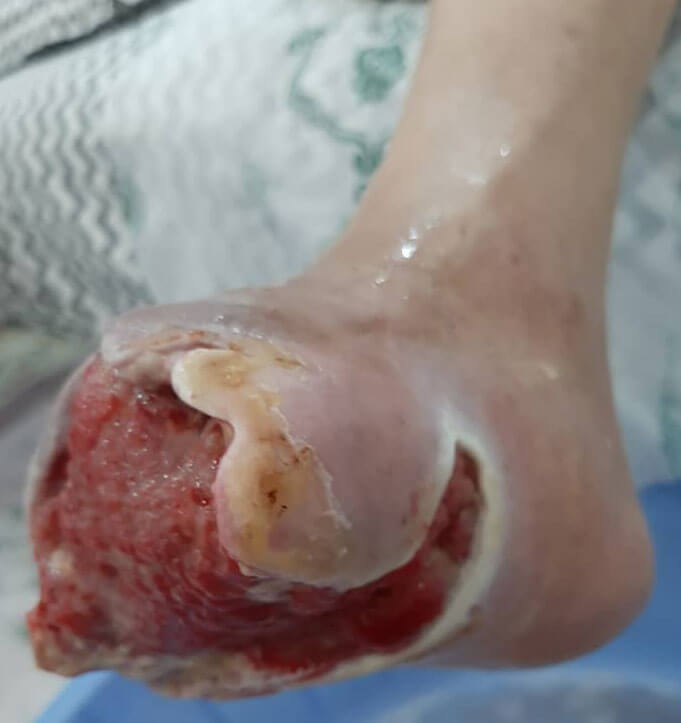
ضروری است افرادی که دیابت دارند سطح قند خون خود را تحت کنترل داشته باشند تا خطر زخم ها و عوارض بهبودی آرام، از جمله زخم پا را کاهش دهند، طبق برخی گزارش ها، از هر 4 نفر مبتلا به دیابت یک نفر به زخم پای دیابتی مبتلا می شود زخم پای دیابتی زخم های دردناکی هستند که در نهایت می توانند منجر به قطع عضو شوند، پای فرد دیابتی خود به خود زخم نمیشود بلکه عوامل زیادی در آن دخیل هست که کنترل نشدن قند خون یکی از این عوامل است.درصورت کنترل نشدن قند خون برخی مکانیسمهای ایمنی بدن دچار اختلال شده و احتمال ابتلا به عفونت ها افزایش می یابد و در پی آن زخم ایجاد میشود.
به طور گلی زخم پای دیابتی یکی از عوارض قابل توجه دیابت است و بیشترین قسمت عوارض پای دیابتی را تشکیل می دهد، حدود ۱۵% مبتلایان به دیابت به زخم پای دیابتی دچار میشوند، در طی بیست سال اخیر افزایش مرگ و میر ناشی از دیابت بیشتر ناشی از عوارض عروقی دیابت بوده است که شامل درگیری عروق ریز مانند درگیری های کلیه و رتینوپاتی و درگیری عروق بزرگ شامل عروق انتهایی اندامهای تحتانی که بدنبال آن اختلال در فرایند ترمیم زخم رخ می دهد.
عواملی که ممکن است خطر ایجاد زخم پای دیابتی را بیشتر کنند
- عفونت ناخن پا
- کاهش تعریق پوست
- پوست خشک و ترک خورده
- ناهنجاری های پا، مانند: پای توپ بیس بالی Charcot foot
سایر علل مخرب برای ایجاد زخم پای دیابتی
- کاهش تولید کلاژن
- از بین رفتن پوست که سد محافظتی مهمی است
- کاهش آنژیوژنزیس ( کاهش تولید عروق و مویرگ های خونی جدید )
- کاهش تولید هورمون های رشد و ترمیم و نیز فاکتور های رشد در زخم
عوارض زخم پای دیابتی
افرادی که به دلیل تأثیر دیابت بر روی اعصاب و عروق خونی، روند بهبودی زخم شان کند تر شده است، ممکن است عوارض دیگری را نیز تجربه کنند. این موارد شامل بیماری های قلبی، بیماری های کلیوی و مشکلات چشمی است، اگر یک زخم درمان نشده عفونی شود، عفونت ممکن است به صورت موضعی به عضله و استخوان گسترش یابد که به آن استومیلیت (عفونت استخوان) نیز گفته می شود.
اگر عفونت در زخم ایجاد شود و درمان نشود، می تواند تا مرحله گانگرن پیشرفت کند، گانگرن دلیل شایع قطع عضو در افرادی است که در نتیجه دیابت اندام خود را از دست می دهند، گاهی اوقات، افراد مبتلا به عفونت های کنترل نشده، دچار سپسیس می شوند که با انتشار عفونت در جریان خون رخ می دهد، سپتی سمی (عفونت خون) ممکن است سبب مرگ بیمار شود.
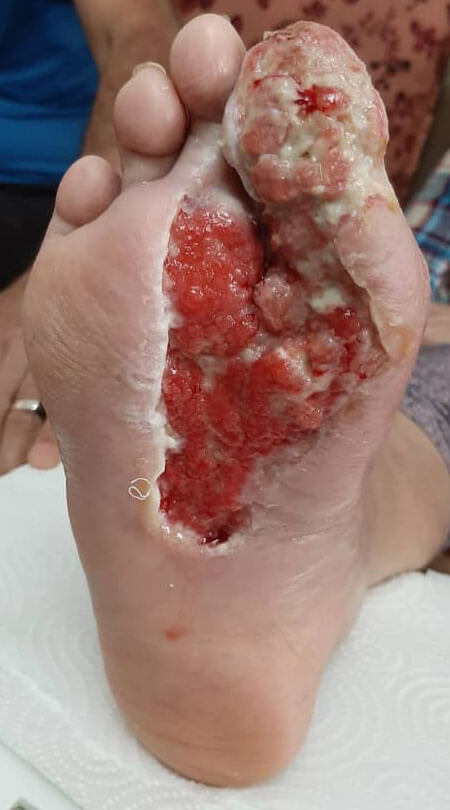
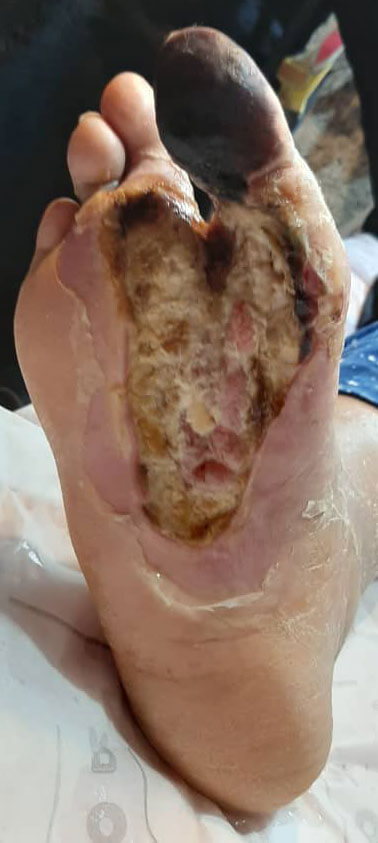
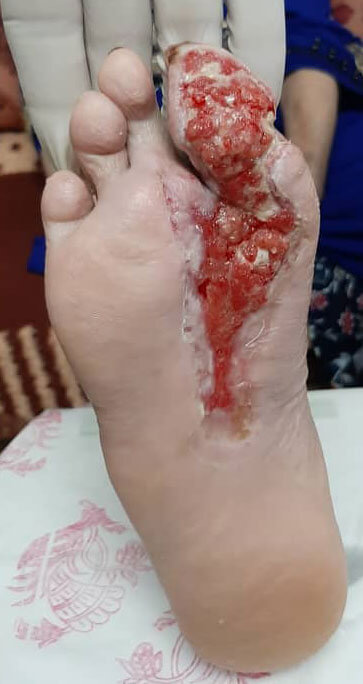
پیشگیری از زخم دیابتی
افراد دیابتی می توانند از راهکارهای خاصی برای بهبود زمان بهبودی زخم استفاده کنند. این موارد شامل مدیریت گلوکز خون، مراقبت دقیق از پا و درمان زخم ها در صورت بروز آن است
مراقبت مناسب از پا شامل موارد زیر است
- شستن روزانه پا
- کفش راحت و اندازه پا بپوشید
- خودداری از راه رفتن با پای برهنه
- ناخن های پا را به طور صاف و با دقت کوتاه کنید.
- بررسی روزانه پا ها و کفش از نظر وجود هرگونه اجسام خارجی
- قبل از استفاده از مرطوب کننده ها حتما پارا به خوبی بررسی کنید
- مراجعه به متخصصین پا در صورت وجود هرگونه اختلال مشکوک در پاها
درمان زخم
ضروری است که افراد دیابتی زخم های خود را به دقت بررسی کنند. در حالی که زخم ها ممکن است به آرامی بهبود یابند اما طبیعی نیست که آنها برای چندین هفته باز بمانند و گسترش یابند و نیز ترشح داشته باشند و یا به شدت دردناک شوند،در حالی که ممکن است در هر زخمی عفونت ایجاد نشود، اولین مرحله برای جلوگیری از عفونی شدن زخم تمیز کردن زخم و پانسمان کردن آن با روش های نوین است که این کار باید روزانه تکرار شود، این افراد نباید با پای برهنه حتی در مکان های عمومی و سطح فرش راه بروند.
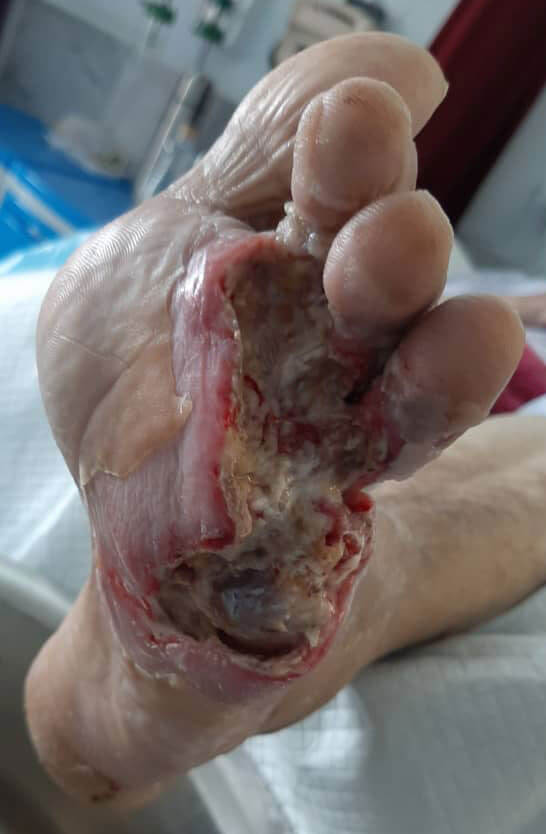
معمولا آفلودینگ ( برداشتن فشار موضعی از روی زخم ) حلقه بسیار مهمی در روند بهبودی می باشد، افرادی که به هر نوع دیابت مبتلا هستند ،در صورت ایجاد هر گونه زخم پای دیابتی باید در اسرع وقت اقدام به درمان کنند، فرد اغلب برای مقابله با هرگونه عفونت به آنتی بیوتیک نیاز دارد و در صورت شدت زخم ممکن است به بستری شدن در بیمارستان نیاز داشته باشد.
کنترل قند خون
- افراد مبتلا به دیابت نوع 1 برای کنترل قند خون نیاز به مصرف مادام العمر انسولین دارند.
- این تغییرات در سبک زندگی حتی ممکن است به فرد اجازه دهد دیابت را بدون دارو کنترل کند.
- کنترل قند خون به ترمیم به موقع زخم در افراد دیابتی کمک می کند و آن را تسریع می بخشد است.
- افرادی که سطح قند خون خود را کنترل می کنند کمتر دچار زخم های شدیدی می شوند که بهبود نمی یابند.
- افراد مبتلا به دیابت نوع 2 گزینه های بیشتری دارند، همچنین مصرف انسولین و سایر داروها، تغییر لاتیف استایل (سبک زندگی)، مانند رژیم غذایی سالم، ورزش منظم و مدیریت وزن که ممکن است به طور قابل توجهی سطح قند خون فرد را بهبود بخشد.
افراد مبتلا به دیابت نوع 1 و نوع 2 می توانند از یک رژیم غذایی کنترل شده با کربوهیدرات بهره مند شوند، با یک متخصص تغذیه جهت تجویز یک برنامه غذایی خوب مشورت کنید، بهترین راه برای درمان زخم پای دیابتی در مراحل ابتدایی جلوگیری از پیشرفت آن است، رهنمودهای پیشنهادی شامل مراجعه مداوم به یک متخصص غدد است، پزشک متخصص غدد می تواند تش
خیص دهد که آیا در معرض خطر ابتلا به زخم پا هستید یا خیر یا راهکارهایی برای پیشگیری از ایجاد زخم توصیه می کند.
کلید موفقیت در ترمیم زخم موارد زیر است
• کاهش قند خون
• دبریدمان صحیح زخم ها
• درمان هرگونه عفونت موجود در زخم
• کاهش اصطکاک و فشار بر روی زخم
• درمان مشکلات عروقی و بازگرداندن پرفیوژن بافتی در پاها

اختلال اعصاب در افراد دیابتی
اختلالات اعصاب در پای افراد دیابتی میتواند در بلند مدت موجب فلج شدن عضلات کف پا شده و این فلجی موجب تغییر شکلهای مختلفی در پا میشود، تغییر شکل یافتن پا به نوبه خود موجب میشود در موقع راه رفتن به قسمتهای خاصی از کف پا فشارهای بیشتری وارد شود و این فشارهازمینه را برای بروز زخم فشاری فراهم میکنند، اختلالات بینایی هم که از عوارض دیابت است میتواند به ایجاد این عارضه کمک کند.
دید کم موجب میشود بیمار نتواند به خوبی جلوی پای خود را ببیند و پا را در موقعیتهای نامناسب قرار میدهد که این موضوع احتمال آسیب دیدن پا را بیشتر میکند، تمام این موارد دست به دست هم میدهند تا موجب شود کف پای بیمار زخم های شدید و مقاوم به درمان پیدا کند، عفونت کف پای این بیماران در ابتدا محدود به پوست است ولی بعد از مدتی به بافتهای عمقی و استخوان کف پا هم سرایت کرده و موجب عفونت اسنخوان یا استوملیت میشوند، در عفونت پای این بیماران بیش از یک میکروب فعالیت دارد، ولی شایع ترین آنها استافیلوکوک طلایی است.